منبع: ماهنامه خانه تاسیسات – شماره۱۰ – آبان ماه ۱۳۹۲
استفاده از این مقاله با ذکر منبع مجاز است.
بیمارستانها و مراکز درمانی نیازمند تهویه مطبوع مناسب جهت از بین بردن ذرات و آلودگیهای محیطی به عنوان یکی از ضرورتهای مهم هستند. از این رو، ارائه یک طرح مناسب با در نظر گرفتن تمامی شرایط برای سیستم تهویه و تعویض هوا، تضمین کننده محیطی سالم همراه با دستیابی به آسایش حرارتی برای پرستاران، پزشکان، بیماران و ملاقاتکنندگان خواهد بود.
فضایی که به طور نامناسب و غیر اصولی تهویه میشود نه تنها باعث عدم آسایش میگردد، بلکه باعث میشود که عفونت، باکتری و مواد سمی در فضای اطراف پخش شوند. طراحی یک سیستم تهویه مطبوع مناسب برای اتاق عمل، از پخش عفونتها در حین انجام عمل جراحی جلوگیری مینماید و این در حالی است که کلیه افراد داخل اتاق عمل (پزشکان و پرستاران) در آسایش کامل به سر میبرند. جلوگیری از پخش عفونت بیماران اغلب با فرایندهای مشکل و پردردسر مقایسه میشود که عوامل مختلفی را شامل میگردد و دسترسی به عملکردی قابل قبول و مطمئن، نیازمند کنترل دقیق عوامل مختلفی است. مبحث درمان بیمار در کنار ایجاد شرایط آسایش انسانها نیز یکی از نکات اساسی تهویه مطبوع در بیمارستان است.
شرایط طرح خارج
برای شهری که قرار است بیمارستان در آن احداث گردد بایستی اطلاعات لازم در مورد دمای خشک و مرطوب هوا در فصلهای تابستان و زمستان را از آمار اداره هواشناسی کسب نموده و براساس معیارهای آماری، دمایی برای تابستان و زمستان برای آن شهر تعیین نمود.
شرایط طرح داخل
تحقیقات پزشکی نشان داده است که کنترل دما و رطوبت با استفاده از تهویه مطبوع برای معالجه و درمان بیماران بسیار موثر و مفید است. به طوری که درمعالجه برخی از امراض از تهویه مطبوع به عنوان یک روش درمانی بهرهگیری میشود. برای مثال تامین محیطی گرم (RH=35%, DB=32°C ) برای مدت نسبتا طولانی، سبب بهبود بیماران مبتلا به رماتیسم میشود. همچنین در خصوص بیماران قلبی که گردش خون آنها برای دفع حرارت بدن مناسب نیست، توصیه می شود که با قرار گرفتن در شرایط آب و هوای مناسب، حرارت از بدن توسط تشعشع و تبخیر خارج گردد. تمامی موارد فوق بیانگر این مطلب است که تهویه مطبوع در بیمارستان علاوه بر ایجاد شرایط آسایش برای انسانها، هدف درمان را نیز دنبال میکند.[۱] و [۲].
ملاحظات طراحی سیستم تهویه اتاق عمل [۱] و [۲]
به دلیل آن که هوای بیرون نتواند تحت هیچ شرایطی به داخل اتاقهای عمل نفوذ کند، فشار نسبی این فضا نسبت به فضاهای مجاور آن همواره مثبت است. هوای اتاق عمل مجددا به داخل بر نمیگردد و مستقیما به بیرون تخلیه میشود. به عبارت دیگر هواسازهای اتاق عمل کانال برگشت ندارند و از صددرصد هوای تازه استفاده میکنند و در هر ساعت پانزده مرتبه حجم هوای اتاق عمل با هوای تازه تعویض میگردد.
ملاحظات طراحی سیستم تهویه اتاق ریکاوری [۱] و [۲]
به دلیل آن که هوای بیرون نتواند تحت هیچ شرایطی به این قسمت نفوذ کند، فشار نسبی این اتاق مثبت است. هوای این اتاق نیز برگشت داده نمیشود و در هر ساعت دو مرتبه حجم هوای اتاق ریکاوری با هوای تازه تعویض میگردد.
ملاحظات طراحی سیستم تهویه اتاق بستری
فشار نسبی اتاق بستری صفر است. هوای اتاق بستری [۱] و [۲] برگشت داده نمیشود و در هر ساعت دو مرتبه حجم اتاق بستری با هوای تازه تعویض میگردد.
کیفیت هوا
یکی از مهمترین مسایل مطرح در بیمارستانها جلوگیری از انتقال ویروس و باکتری از یک فضا به فضای دیگر است. معمولا این انتقال توسط جریان هوا، بیماران، کارکنان و ملاقاتکنندگان صورت میپذیرد. جریان هوا یکی از مهمترین عوامل انتقال باکتری در بیمارستانها به شمار میرود چرا که ذرات گرد و غبار موجود در هوا وسیله مناسبی برای انتقال باکتری هستند و افزایش سرعت جریان هوا، اثر انتقال باکتری را تشدید میکند.
روشهای عملی جلوگیری از انتقال آلودگی در بیمارستان [۱] و [۲]
یک دستور عمومی برای تهویه مطبوع اتاق عمل آن است که دمای هوا باید۲۰ تا ۲۴ درجه سانتیگراد (معادل ۶۸ تا ۷۶ فارنهایت) و رطوبت نسبی بین پنجاه تا شصت درصد نگه داشته شود. فشار مثبت هوای درون اتاق عمل (نسبت به هوای اطراف) حفظ گردد و به هیچ عنوان نباید از هوا برگشتی استفاده کرد.
ناحیه تنفسی و ناحیه اشغال شده
طبق استاندارد ۴۴ ANSI\ASHRAE که در سال ۲۰۰۴ در استاندارد شماره ۴۴ طبق استاندارد ارائه شد، ناحیه تنفسی ۱ افراد داخل اتاق، منطقهای است که توسط صفحات فرضی در فاصله بین ۷۵mmتا ۱۸۰۰mm ازکف اتاق (۶۰۰mm, (72in-3in (دو اینچ) از دیوارههای کناری اتاق، قرار گرفته است. یک مفهوم ساده از منطقه اشغال شده انسان در فضای اتاق ۲ که توسط استاندارد در ANSI\ASHRAE در سال ۲۰۰۴ در استاندارد شماره ۵۵ ارائه شد، بیان میکند که فضای بین کف و ارتفاع اتاق و ارتفاع ۱۸۰۰m و فاصله ۰٫۳m ازدیوارهی جانبی اتاق را عموما فضای اشغال شده مینامند. به طور معمول میتوان منطقه تنفسی افراد را همان منطقه اشغالشده در نظر گرفت.
انواع سیستم توزیع هوا در اتاق عمل
نخستین بار فردی به نام لویس به معادله تاثیر توزیع هوای اتاق عمل بر میزان عفونتهای موجود در اتاق عمل پرداخت و نتیجه گرفت که سیستم توزیع هوای بهینه نقش مهمی در نگهداری صحیح فضای اتاق عمل ایفا میکند[ ۳]. عملکرد سیستمهای متداول توزیع هوای اتاق عمل زمانی به طور کامل رضایتبخش خواهد بود که طراحی مناسب و صحیح در خصوص حفاظت از اتاق عمل انجامشده باشد. کنترل مناسب ذرات موجود در هوا، مواد شیمیایی و رادیواکتیو خطرناک، بو، ویروس و میکروارگانیسمها که به وسیله هوا جابه جا میشوند برای افراد داخل اتاق از اهمیت ویژهای برخوردار است. این موضوع در تحقیقی که توسط لیدل انجام شد، مورد بررسی قرار گرفت. کنترل مناسب و دقیق شرایط محیطی از طریق عواملی چون محدود کردن هوا در بعضی از قسمتها و فیلترها، کنترل دما و رطوبت انجام میگیرد.
توزیع هوا در اتاق عمل
سیستم جریان هوای مغشوش ۳
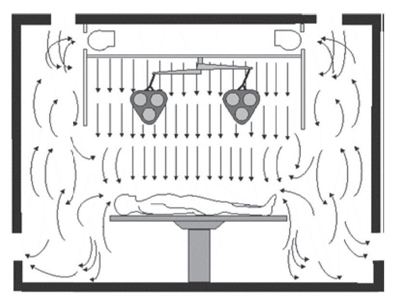
در اتاق عملی که الگوی جریان هوای مغشوش استفاده میشود، هوا از طریق نازلهایی که در سقف یا دیوارهها تعبیه شدهاند وارد اتاق میشود. این هوای تازه سریعا با هوای داخل اتاق مخلوط و باعث رقیق شدن و کاهش آلودگی اتاق میشود. به این ترتیب آلودگی به طور یکنواخت در سرتاسر اتاق پخش و دمای تمامی نواحی اتاق یکنواخت میشود[۴].
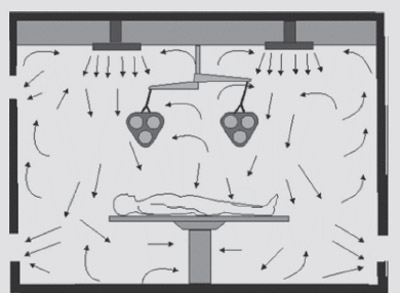
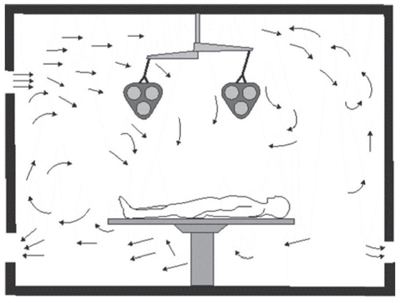
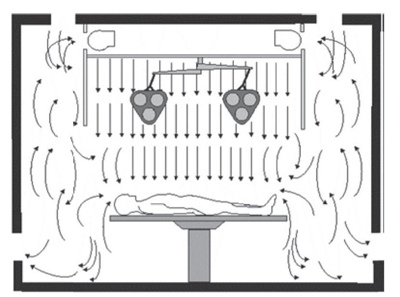
این نوع سیستم بیشتر در مراکز درمانی مورد استفاده قرار میگیرد. الگوی جریان هوای مغشوش باعث کاهش نقاط سکون در فضای اتاق میشود که در نتیجه اجرای سیستم راحتتر شده و فیلترهای تصفیه هوا نگهداری کمتری نایزخواهند داشت، هرچند که جریان هوا کم بوده و آلودگی با سرعت کمی فضا را ترک می کند [ ۳]. در تصویر (۱) یک طرح کلی از الگوی توزیع تهویه در جریان مغشوش با چندین نازل تعبیه شده بر روی سقف نشان داده شده است. تصویر(۲) نیز نشاندهنده الگوی توزیع هوای سیستم جریان مغشوش است که نازلها در دیواره قرار گرفتهاند و خروجی هوا در دو طرف دیوارهها قرار دارند.
تصویر (۱) الگوی توزیع هوای مغشوش با ورود هوا از سقف
سیستم جریان هوای آرام یا یکطرفه ۴
سیستم هوای یک طرفه که سیستم آرام نیز نامیده میشود، عموما در عملهای ارتوپدی استفاده میشود. در درمانهای ارتوپدی مانند جا انداختن مفاصل، در اقدامات احتیاطی جهت ضدعفونی نمودن فضای اتاق میبایست آلودگیها و ذرات سنگین از سطح برداشته، معلق شده و از اتاق خارج گردد. [۴]
تصویر(۲) الگوی جریان هوای مغشوش با ورود هوا از دیواره جانبی
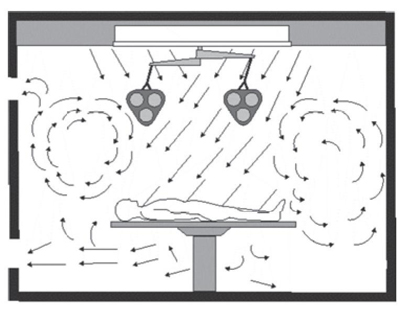
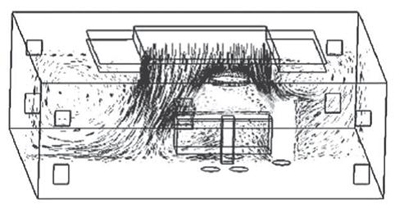
تصویر (۳) نشاندهنده الگوی جریان مغشوش به صورت مورب است که در آن ورود هوا از سقف و خروج هوا از یک طرف با یک دیواره صورت میگیرد.
تصویر(۳) الگوی جریان مغشوش به صورت مورب
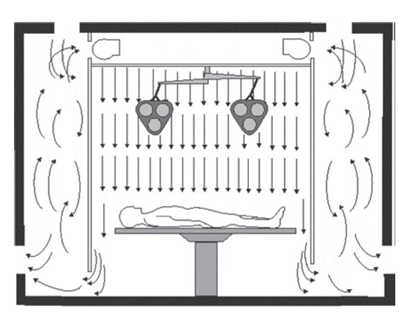
در سیستمهای هوای یکطرفه، جریان هوا بر اساس استاندارد ASHRAE در سال ۲۰۰۲ در خطوط موازی جریان ۰٫۴۵m/s قرار میگیرد. در بعضی از مواقع، افزایش سرعت جریان هوای یک طرفه جهت حذف و کاهش آلودگیهای محیط، منطقی و قابل قبول است. در این نوع سیستم جریان، تجهیزات تامین هوا میتوانند هوا را به صورت افقی یا عمودی وارد اتاق نمایند. در طراحیهای اولیه این سیستم، هوا از دیوارهها و در طراحیهای بعدی از سقف و به صورت عمودی وارد فضای اتاق می شد. ورود هوا به صورت عمودی دارای مزیتهایی نسبت به سیستم افقی است. در سیستم عمودی، ذرات معلق سنگین به علت نیروی ثقل همراه با جریان هوا به پایین آمده و به کاهش آلودگی و حذف آن کمک می کنند و این سیستم در چنین حالتی دارای بازده بالایی است. سیستمهای جریان هوای آرام اغلب دارای فیلترهای هوا با بازدهی بالا هستند. این فیلترها میتوانند در حدود ۹۹٫۷ درصد هوا را فیلتر و تصفیه کنند. در این نوع فیلترینگ، باکتریها، قارچها و حتی برخی ویروسها با اندازه بالا را میتوان از هوا حذف نمود. به این ترتیب، هوای استریل تولید میشود. اولین سیستم جریان هوای آرام (یک طرفه) در سال ۱۹۶۰ توسط وایت فیلد ساخته شد [۴]. در سال ۱۹۶۴ نیز کملی یک نمونه از محیط بسته که شامل فیلتر هوا بود را گسترش داد و اتاق عملی برای یک بیمار و سه پزشک ساخت [۴]. دراین سیستم، هوای فیلترشده از سقف به محفظه و قسمت اصلی اتاق عمل که توسط پردهای از قسمتهای دیگر اتاق جدا شده بود، وارد میشد. جریان هوای عرضی در محفظه اصلی اتاق عمل وجود نداشت. ذرات معلق موجود در محفظه اصلی متمایل به پایین آمدن و خروج از قسمت پایین دیواره جداکننده بودند. سرعت جریان هوا باید به گونهای میبود که گرمای موجود در این اتاقک که به دلایل متعددی از جمله چراغ بالای سر بیمار و حضور پزشکان و پرستاران ایجاد می شد، به خارج منتقل شده و شرایط دمایی مناسبی را برقرار نماید. تصویر (۴) نمایی از یک اتاق با جریان هوای آرام با پرده جداکننده را به وضوح نمایش میدهد.
تصویر (۴) جریان هوای آرام عمودی با پرده جداکننده
اگرچه سیستم مذکور از جهت کنترل میکروبیولوژیک و آلودگی هوا نسبت به سیستمهای قبلی موفقتر بود، اما با این وجود، به محدود شدن حرکت جراحان و پرستاران در اتاقک مذکور میانجامید و حضور پرستاران و وجود تجهیزات جراحی را در این محفظه با مشکل روبه رو میکرد. برای مقابله با این مشکل، سیستم با دیوارهای که تقریبا دو متر از کف فاصله داشت، طراحی شدی (تصویر ۵).
تصویر (۵) جریان هوای آرام عمودی با پرده جداکننده در ارتفاع دو متری از کف اتاق
تصویر (۶) ایجاد پرده هوا اطراف محدوده کاری اتاق عمل
این مانع هوایی مانند یک مانع فیزیکی بین هوای فیلتر نشده نازلهای یک طرفه و هوای آلوده محیط عمل می کند. حتی در ناحیه سقف که هوای تولید شده در نازلها تمایل بیشتری به مخلوط شدن با هوای محیط دارد نیز این مسئله مشهود است. مانع هوایی ایجاد شده باعث تخلیه هوای آلوده و هدایت آن به سمت دریچههای خروجی می شود و به رقیق شدن آلودگی فضای اتاق میانجامد. در سیستمهای دیگر جریان هوای آرام از مانع پلاستیکی استفاده میشود. (تصویر ۷) 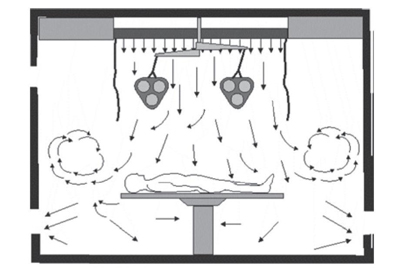
تصویر (۷) جریان هوای آرام با در نظر گرفتن مانع فیزیکی
سرانجام، در سیستم جریان هوای آرام امکان عدم استفاده از مانع وجود دارد که در تصویر (۸) مشخص است. این سیستم کمتر در اتاقهای عمل استفاده میشود و دارای بازده پایینی از نظر خارج نمودن آلودگی محیط است و هوای تمیز و تازه به راحتی با هوای آلوده محیط مخلوط می شود.
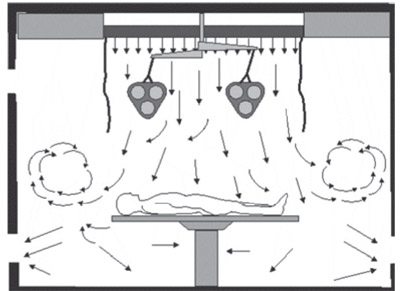 تصویر (۸) جریان هوای آرام بدون در نظر گرفتن پرده هوا
تصویر (۸) جریان هوای آرام بدون در نظر گرفتن پرده هوا
ارزیابی سیستمهای توزیع هوا
سیستم جریان هوای مغشوش
سیستم مرسوم جریان هوای مشغشوش یا توربولنت (تامین هوا از سقف) مانند سیستم تامین هوا از دیواره، اغتشاش جریان در جهت حرکت هوا زمانی که هوا وارد محیط می شود، اتفاق میافتد. به علت وجود این پدیده این سیستم قادر به کنترل الگوی توزیع و حرکت هوا در اتاق عمل نیست. در سیستم توزیع هوا از دیواره، دیفیوزرها، هوا را با سرعت بالایی تامین و وارد اتاق میکنند که نتیجه آن توزیع گسترده تر هوا، افزایش میزان اغتشاش در محیط و عدم تامین آسایش حرارتی در فضای اتاق است.
در سیستم مورب به علت افزایش سرعت هوای ورودی و افزایش اغتشاش جریان در فضای اتاق، شرایط مناسب و آلودگی از بین میرود و به همین ترتیب تمامی دستگاهها، تجهیزات و افراد موجود حفاظت میکروبیولوژیکی خود را از دست میدهند و به صورت تصادفی در معرض جریان مغشوش قرار میگیرند. همچنین سرعت بالای هوا در فضای اتاق به کم آب شدن بدن افراد کمک میکند و حرکات تیم جراحی که در مسیر مستقیم جهت هوا قرار دارند آلودگی را در فضای اتاق تشدید میکند.
یکی دیگر از مشکلات استفاده از جریان مغشوش، فشار منفی است که فشار منفی در پیرامون دیفیوزر به وجود می آید. بدین ترتیب تمامی آلودگیهای محیط به هوای تازه ورودی نفوذ کرده و با آن مخلوط میشود و این هوای آلوده در سرتاسر اتاق منتشر میشود. بنابراین هوای آلوده داخل اتاق به طور پیوسته به وسیله مواد منتشر شده توسط افراد و دیگر منابع، آلوده و با هوای تازه و فیلترشده مخلوط میشود. تحقیقی که در سال ۱۹۹۸ توسط وایت انجام شد نشان داد که در اتاقهای جراحی که از این سیستم استفاده میشود، بالغ بر پانصد ذره که باکتریها را جابه جا میکنند در فضای اتاق موجود است.
سیستم جریان هوای آرام
عدم تصفیه هوای آلوده می تواند در برخی از سیستمهای جریان هوای آرام اتفاق بیافتد. به این صورت که جریان هوای پایین آمده که بر روی سطوح و تجهیزات فرود می آید، دارای سرعت کافی است که بتواند جریانهای حرارتی به وجود آمده را از بین ببرد. افزایش بازده کنترل میکروبیولوژیکی این نوع سیستم بسیار کم است و قیمت عملی آن نسبت به سیستم جریان مغشوش بالاتر است. در بعضی از موارد دیفیوزرهای تامین هوا در سرتاسر سقف تعبیه می شوند. نسبت به حجم بالای هوای ورودی دیفیوزرها، کاهش میزان باکتریها از طریق رقیق شدن میزان آلودگی هوا مشاهده میشود اگرچه مصرف بالای انرژی را به دنبال دارد. در اطراف دیگر سیستمها با موانع هوایی، سرعت بالایی در محیط داخلی فراهم میشود و آزمایش مسی انجام شده روی این سیستم، کنترل میکروبیولوژیکی خوبی را نشان میدهد. علاوه بر این در سیستمهای با جریان محافظتی، سرعت تخلیه هوا نسبت به سیستم بدون محافظت، کمتر است از اینرو هوا در فاصله دو متر از کف تخلیه میشود. سیستم با جریان هوای افقی کاربرد زیادی در اتاقهای عمل ندارد. زیرا درجه آلودگی این سیستم به مراتب بیشتر از سیستم جریان قائم است.
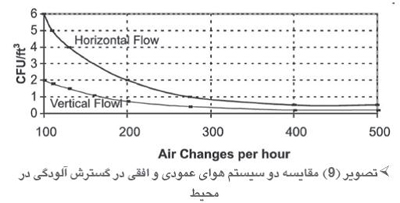
تصویر (۹) نشاندهنده نتایج به دست آمده توسط NRC) National Resource center) و مقایسه سیستم جریان افقی با سیستم جریان هوای عمودی است. محور عمودی مقدار آلودگی و محور افقی میزان هوای تعویضی را نشان میدهد. همان طور که در این تصویر مشخص است، با افزایش تعداد تعویض هوا میزان ذرات و آلودگی کاهش مییابد (NR-1999).
 در سیستمهایی که با دیفیوزرهای متمرکز در سقف اتاق و با جریان نمایی کار میکنند و به وسیله مانع هوایی محافظت م یشوند، جریان هوا از بالا به پایین و نیز سرعت هوای خروجی از پایین مانع هوایی به حدی است که مانع از ورود آلودگی از کف اتاق به محفظه اصلی میشود.
در سیستمهایی که با دیفیوزرهای متمرکز در سقف اتاق و با جریان نمایی کار میکنند و به وسیله مانع هوایی محافظت م یشوند، جریان هوا از بالا به پایین و نیز سرعت هوای خروجی از پایین مانع هوایی به حدی است که مانع از ورود آلودگی از کف اتاق به محفظه اصلی میشود.
فریبورگ در سال ۱۹۹۸ در تحقیقی سه نوع سیستم جریان هوای آرام را با یکدیگر مقایسه نمود[ ۴]. این سیستمها عبارت بودند از:
- سیستم جریان نمایی با دیوار ههایی با فاصله دو متر از کف
- سیستم جریان هوای افقی با صفحه حفاظت جانبی
- سیستم جریان هوای عمودی با حفاظت جانبی
مدل سازی عددی
مفهوم آنالیز جریان،CFD با پیشرفت فناوری دینامیک سیالات محاسباتی یا کامل برای هوای اتاق عمل قابل فهم شد[۵]. دینامیک سیالات محاسباتی به طورموثر و قوی عوامل بررسی شده در اتاق عمل و انتشار آلودگی را اثبات نمود و در صدد بهبود شرایط برآمد [۵] و [ ۷]. پیشرفتهای دینامیک سیالات محاسباتی در این رابطه توسط لاندر و اسپالدینگ با استفاده از روابط معادله جریان مغشوش به در اوایل سال ۱۹۷۰ پایهگذاری شد. آنها مشخصات جریان هوا و توزیع K-E نام آن را با حل معادلات پیوستگی، مومنتوم و انرژی در سه بعد محاسبه نمودند.
اغلب رویکردهای دینامیک سیالات محاسباتی ۵ میتوانند به یکی از روشهای زیر باشند: - ۶DNS
- ۷RANS
- ۸LES
هر کدام از این روشها، اغتشاش جریان یا توربولانس را با یک رفتار متفاوت شامل میشود. مدل RANS عموما مدل K-E استانداردی است که توسط لاندر و اسپالدینگ در اوایل ۱۹۷۰ به دست آمد و گسترش داده شد.
۱٫۱۱ مدل سازی CFD جریان هوای اتاق عمل
باز آنجا که در سال ۱۹۹۲ روش عددی وی موفق به مدل سازی جریان هوا و تمرکز ذرات در اتاق شد، محققان دیگر از روش بهبود یافته K-E جریان هوا را در نواحی استریلیزه بهبود بخشیدند. این جریان اساسا یک طرف\ه بود، در صورتی که خارج از این نواحی، جریان مغشوش وجود داشت. دیگر محققان حدس زدند که افراد داخل اتاق و چراغ جراحی نیز میتواند در جریان هوا تاثیرگذار باشد. پس مدلسازی دوبعدی برای هر نوع اتاق عمل نامناسب است و توزیع هوا را به درستی نشان نمیدهد. معمارزاده با استفاده از مدل توربولانسی ، K-E و دنبالهگیری ذرات اثرات سیستم تهویه مطبوع و خاصیت میکروبکشی اشعه ماورا بنفش بر روی کاهش خطرات ناشی از میکرو ارگانیسمها را بررسی کرد. در تحقیق دیگری وی از مدل جریان هوای آرام و دنبالهگیری حرکت ذرات در مقایسه با خطرات آلودگی در اتاق عمل و آلودگی ذرات بر روی میزها و تخت استفاده کرد. [۷]
در دنباله این تحقیق و بررسی، خلیل و کمیل در سال ۲۰۰۳ با استفاده از یک الگوریتم ساده با خواص توربولانسی به وسیله مدل بهبود یافته، تابع جریان نزدیک دیواره را محاسبه نمودند و دریافتند که توزیع بهینه هوا به .[ موقعیت کانال خروجی هوا و جهت تخت جراحی است.[۸]
موقعیت منبع ذرات یا آلودگیها، طراحی ورودی هوا، موقعیت تخت جراحی، چراغ جراحی و پارامترهای بحرانی و توزیع ذرات اتاق عمل باید مشخص گردند.
مراجع:
[۱]سازمان مدیریت و برنامه ریزی کشور، طراحی بناهای درمانی ۲، جلد اول و چهارم، نشریه۲۸۷- شماره ۲
[۲]سازمان مدیریت و برنامه ریزی کشور، طراحی بناهای درمانی ۱، جلد اول و چهارم، نشریه۲۸۷- شماره ۱
[۳]J.R. Lewis, Operating room air distribution effectiveness, ASHRAE Transactions 99 (2) (1993) 1191–۱۱۹۹٫
[۴]AIA, AIA Guidelines for Design and Construction of Hospitals and Health Care Facilities, The American Institute of Architects, Washington, DC, 2001.
[۵]T.T. Chow, X.Y. Yang, Performance of ventilation system in a nonstandard operating room, Building and Environment 38 (12) (2003).
[۶]F. Memarzadeh, Methodology for minimizing risk from airborne organisms in hospital isolation rooms, ASHRAE Transactions 106 (2) (2000) 731–۷۴۲٫
[۷] F. Memarzadeh , A. Manning, Reducing risks of surgery, ASHRAE Journal 45 (2) (2003) 28–۳۳٫
[۸] R. Kameel, E.E. Khalil, Energy efficient and hygienic operating theatres’ HVAC airside design architectural and engineering consideration,in: Proceedings of First International Energy Conversion Engineering Conference, Portsmouth, VA, 2003, AIAA 20035997-.
[۹] T.T. Chow, X.Y. Yang, Performance of ventilation system in a nonstandard operating room, Building and Environment 38 (12) (2003).
پینوشت:
- Breathing Zone
- Occupied Zzone
- Turbulent Airflow System
- Vertical Zirectional or Laminar Air Flow System
- CFD
- Direct Numerical Simulation
- Reynolds Average Navier-Stokes
- Large Eddy Simulation
منبع: ماهنامه خانه تاسیسات – شماره۱۰ – آبان ماه ۱۳۹۲
استفاده از این مقاله با ذکر منبع مجاز است.